Christian Hoffmann, Hamburg
Mpox: Gekommen um zu bleiben
Seit September 2023 blieb keine einzige Woche mehr ohne Fall, und landesweit werden recht konstant etwa 100-150 Infektionen pro Quartal gemeldet. Ballungsräume wie Berlin, Hamburg und Nordrhein-Westfalen sind weiterhin überproportional betroffen, in den östlichen Bundesländern spielt Mpox praktisch keine Rolle.
Tecovirimat: Ernüchternd
Die Hoffnungen auf eine antivirale Therapie haben sich nicht erfüllt. Gleich drei randomisierte, placebokontrollierte Studien kamen übereinstimmend zu dem Ergebnis, dass Tecovirimat – seit Januar 2022 in der Europäischen Union zugelassen – keinen relevanten Effekt hat. STOMP in den USA und UNITY in Brasilien untersuchten jeweils 344 bzw. 446 Teilnehmer (99% bzw. 95% erwachsene MSM) mit einer Infektion durch Clade IIb und durchschnittlich 9 bzw. 18 Läsionen. Die PALM007-Studie in der Demokratischen Republik (DR) Kongo untersuchte 597 TeilnehmerInnen (49% weiblich, im Median 13 Jahre alt) mit Clade I-Infektionen und durchschnittlich 487 (kein Druckfehler, siehe unten!) Läsionen. In keiner Studie wurde die Heilungszeit verkürzt oder die virale Clearance im Vergleich zu Placebo beschleunigt. Der Zeitpunkt des Therapiebeginns spielte keine Rolle; selbst eine frühe Behandlung innerhalb von drei bis fünf Tagen nach Symptombeginn brachte keinen Vorteil.
Aufgrund dieser enttäuschenden Ergebnisse mahnt der Ständige Arbeitskreis der Kompetenz- und Behandlungszentren für Krankheiten durch hochpathogene Erreger (STAKOB) mittlerweile zur Zurückhaltung. Eine spezifische antivirale Therapie sollte primär bei relevanter Immundefizienz nach Organ- oder Stammzelltransplantation sowie bei unbehandelter HIV-Infektion mit CD4-Zellzahlen unter 200/µl diskutiert werden. Nationale und Europäische Behörden (BfArm, CHMP) prüfen derzeit noch die Daten zur Wirksamkeit, das Ergebnis dürfte eindeutig ausfallen.
Mpox-Impfung
Im
Gegensatz zur Therapie liegen für Impfungen keine randomisierten
Studien vor (was sich vermutlich auch nicht ändern wird). Man beruft
sich deshalb auf Laboranalysen zur Kreuzimmunität, auf Tierversuche
und Kohortenstudien. Letztere legen
eine deutliche
Schutzwirkung der MVA-BN-Impfung nahe. In einer Metaanalyse, die 35
Studien mit insgesamt 11.914 TeilnehmerInnen auswertete, erreichte
eine Einzeldosis eine Impfeffektivität von 76%
(95-Konfidenzintervall: 64-88%). Mit zwei Dosen lag die Wirksamkeit
immerhin bei 82% (72-92%). Die postexpositionelle Impfung zeigte
dagegen mit 20% einen deutlich geringeren Effekt.
Kohortenstudien haben jedoch viele Limitierungen. So hatte das rasche Ende des Ausbruchs 2022 zur Folge, dass erst geimpft wurde, als das Schlimmste vorbei war. Fortan wurden nur sehr wenige „Events“ beobachtet, was Konfidenzintervalle leider schnell anwachsen lässt. Einflussfaktoren wie Alter, Koinfektionen, CD4-Zellen oder begleitende STDs wurden oft nicht erfasst. Auch der Faktor „Verhalten“ ist kaum messbar: Lassen sich eher die gut informierten, eher vorsichtigen MSM impfen? (Anmerkung: Der in einigen Kohortenstudien vermeintlich beobachtete Gonorrhoe-Rückgang durch Meningokokken-Vakzine, der sich in kontrollierten Studien in nichts auflöste, sollte ein warnendes Beispiel sein). Es bleibt schwierig, bei einer sich so clusterartig verbreitenden Infektion wie Mpox retrospektiv die tatsächliche Exposition zu messen, um vergleichbare Gruppen zu bilden (die also über einen bestimmten Zeitraum das gleiche Risiko hatten, sich zu infizieren).
Charité-Studie
Ein deutsches Projekt, initiiert von der Arbeitsgruppe um Leif Erik Sander von der Berliner Charité, hat sich dieser Herausforderung gestellt. Die retrospektive, sorgfältig nach vorherigen STDs und anderen Faktoren gematchte TEMVAC-Studie mit jeweils 3.027 geimpften und ungeimpften Teilnehmern demonstrierte eine Schutzwirkung einer ersten Mpox-Impfung zwischen 57 und 83%. Bemerkenswert war die Wirksamkeit in Abhängigkeit vom HIV-Status: Bei HIV-negativen Personen erreichte die erste Impfung eine Wirksamkeit von 84%, während sie bei Menschen mit HIV mit 35% deutlich geringer ausfiel. Gerade bei Menschen mit HIV erscheint deshalb eine zweite Impfung besonders wichtig.
Eine gute Nachricht: Die Verträglichkeit der Impfung erwies sich als ausgezeichnet. Lokale Reaktionen von milder bis moderater Ausprägung traten bei 40 bis 75% der Geimpften auf, systemische Reaktionen bei 15-20%. Es wurden keine schwerwiegenden Nebenwirkungen wie Perikarditis, Myokarditis oder Enzephalitis beobachtet. Noch unklar bleibt indes, ob und wann Auffrischungsimpfungen sinnvoll sind. Es gibt mittlerweile einige Hinweise darauf, dass Immunantworten nach Impfungen schneller abfallen als nach Infektionen.
Krankheitsverlauf
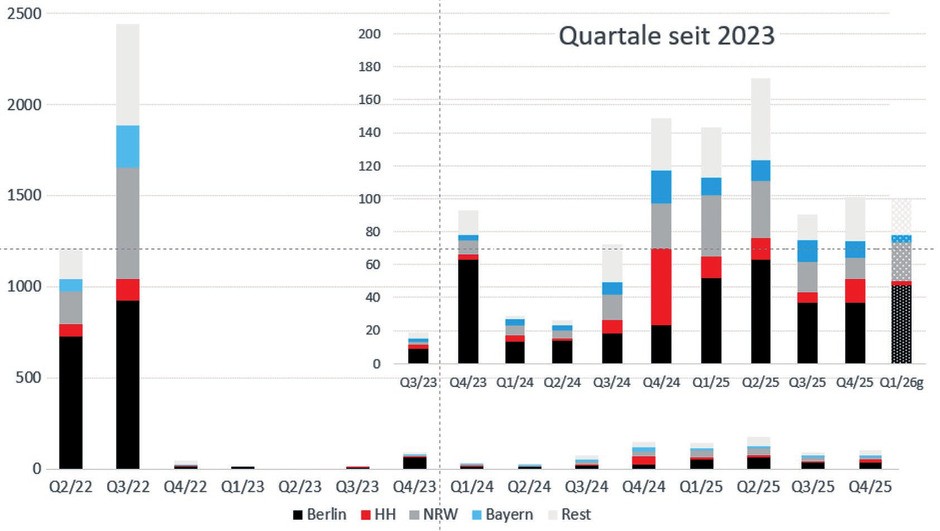
Abb. 1 Mpox-Fallzahlen in Deutschland bzw. in einzelnen Bundesländern wie Berlin, Hamburg (HH), Bayern und Nordrhein-Westfalen (NRW). Zahlen nach der RKI-Webseite © RKI-Webseite https://survstat.rki.de/, Stand 14. Februar 2026
Zum Glück verlaufen die weitaus meisten Mpox-Infektionen milde. In Deutschland gab es bislang noch keinen einzigen Todesfall. Disseminierte Verläufe betreffen meist immungeschwächte Personen, Hospitalisierungen werden überwiegend aufgrund starker Schmerzen (insbesondere bei Proktitis) notwendig. Die Mpox-Impfung schützt bei Durchbruchsinfektionen vor allem vor schweren Infektionen, wie unsere eigene Analyse von 273 Fällen aus 17 deutschen Zentren zeigte. Hohe Werte in einem validierten Severity Scoring System traten ausschließlich bei Ungeimpften auf, während geimpfte Personen durchweg mildere Krankheitsverläufe zeigten. Geimpfte Personen entwickelten auch signifikant seltener Fieber, Kopfschmerzen, Nachtschweiß und Lymphknotenschwellungen – ein weiteres Argument, um Impflücken zu schließen.
Die STIKO erweiterte übrigens im Juli 2025 ihre Impfempfehlung explizit auf Personen mit einem erhöhten beruflichen Risiko. Diese Erweiterung bezog sich leider nur auf Personen, die „gezielte Tätigkeiten gemäß Biostoffverordnung mit Mpox-Viren ausüben (zum Beispiel in Forschungseinrichtungen oder Laboratorien)“. Unverständlich bleibt, warum das Personal in Einrichtungen mit vermehrtem STD-Aufkommen, also HIV-Schwerpunktpraxen oder PrEP-Zentren, vergessen wurde.
Mpox-Kladen
Vergleiche zwischen den Kladen zur Schwere der Erkrankung werden von vielen Störfaktoren verzerrt. So unterscheiden sich die betroffenen Populationen deutlich: Klade IIb betrifft primär MSM, praktisch keine Kinder (jüngeres Lebensalter ist wie bei Pocken ein wichtiger Risikofaktor!) und tritt in westlichen Industrieländern mit guter medizinischer Versorgung auf. Klade I hingegen zirkuliert hauptsächlich in der DR Kongo und angrenzenden Ländern, zum Teil also in vulnerablen und/oder pädiatrischen Populationen. Dessen ungeachtet sorgte die anfänglich hohe Mortalität durch Klade I in Afrika für viel Aufmerksamkeit. Sie dürfte vor allem auf einen Reporting-Bias zurückzuführen sein und war vor allem in den ersten Monaten fast ausschließlich auf die DR Kongo beschränkt, hier übrigens bemerkenswerterweise nur auf einige Provinzen.
Nur wenige Fälle werden in Afrika mittels PCR gesichert. Die berechnete Case Fatality Rate (CFR) bezieht sich aber eben oft gerade auf diese. Wenn wenig gemessen wird, ist die CFR unter den bestätigten Fällen dementsprechend hoch. Eine auf den ersten Blick verstörende Sterberate von 22% wie in Kamerun 2024 kommt zustande, wenn 2 Menschen an Mpox sterben, die Infektion gleichzeitig aber nur bei 9 Betroffenen mittels PCR bestätigt wird. Leider werden die Zahlen von den Africa CDC weitgehend kommentarlos veröffentlicht. Die anfänglich erhebliche Mortalität hat sich aber mittlerweile weitgehend den hiesigen Verhältnissen angeglichen; in 2025 lag die CFR von Mpox in ganz Afrika insgesamt nur noch bei 0,58%.
Klade I
Unstrittig
dürfte mittlerweile jedoch sein, dass disseminierte Verläufe mit
Klade I deutlich häufiger sind. In der PALM007-Studie zu Tecovirimat
lag der
Median der Mpox-Läsionen bei den TeilnehmerInnen bei 487 – eine
extreme Zahl, die in westlichen Ländern nur in Ausnahmefällen
erreicht wird und sich nicht allein durch die Selektion schwerer
Fälle für eine
Therapiestudie erklären lässt. Auch in
afrikanischen Kohortenstudien zeigten sich viel mehr Läsionen und
ausgeprägtere Begleitsymptome als hierzulande. Eine im Lancet
veröffentlichte Fotostrecke Dutzender „typischer“ Befallmuster
bei Klade I, die hier praktisch nie beobachtet werden, spricht
ebenfalls für eine intrinsisch höhere Virulenz. Divergierende
Patientencharakteristika – Alter, Ernährungs- und Immunstatus –
dürften allerdings zu den Unterschieden zumindest beitragen.
Transmission
Hinsichtlich der Übertragbarkeit bleibt die Datenlage noch unsicherer. Dass sich die Transmissionswege unterscheiden, ist Fakt: Klade IIb wird bislang überwiegend sexuell übertragen (über 90%), bei Klade I spielen Haushalts- und Pflegekontakte eine deutlich größere Rolle. Auch hier dürften jedoch die lokalen Verhältnisse, vor allem mangelnde Hygiene, viele Unterschiede erklären. Ein eindeutiges Signal, dass Klade I leichter übertragbar ist, hat sich bislang noch nicht gezeigt, die Fallzahlen in Europa sind allerdings noch zu klein für belastbare Aussagen (Stand Mitte Februar 2026). Das RKI rückte im Januar 2026 dennoch von seiner risikoadaptierten Empfehlung ab, bei Verdacht oder Vorliegen auf Klade I in jedem Fall auf einer häuslichen Isolation zu bestehen. Diese wird nur noch empfohlen, wenn Allgemeinsymptome oder Läsionen an Stellen bestehen, die nicht sicher abgedeckt werden können, und zwar nunmehr unabhängig von der vorhandenen Klade.
Sachlichkeit gefragt
Die Weltgesundheitsorganisation erklärte am 5. September 2025 die internationale Notlage vorerst für beendet. Mpox ist damit jedoch nicht verschwunden. Mit lokalen Ausbrüchen und sporadischen Fällen ist auch in Deutschland in Zukunft zu rechnen, weshalb nicht nur HIV-Behandlerinnen und -Behandler wachsam bleiben sollten – auch insbesondere Urologie und Dermatologie sind gefragt, Mpox in Differenzialdiagnosen aufzunehmen.
Wichtig bleibt die pragmatische Einordnung. Weder Panikmache noch Sorglosigkeit sind angebracht. Lokale Behörden müssen keine Pressemitteilungen herausgeben, wenn in einer Stadt fünf Infektionen mehr pro Woche als sonst auftreten (wie schon geschehen) oder wenn, wenig überraschend, in einer anderen zwei Klade-I-Fälle auftauchen. Markige Medienberichte, in denen immerzu die „Zahlen steigen“ und „Experten warnen“, spielen vor allem den „Plandemie“-Narrativen der meist politisch motivierten Impfgegner in die Hände (Gendern ist an dieser Stelle verzichtbar, die Alu-Hüte tragen fast ausschließlich Männer). Gerade die AfD nutzt jede Gelegenheit, um mit Kleinen Anfragen zu polemisieren. So kritisierte die Fraktion noch im Juni 2025 eine „planlose“ Impfstoffpolitik, die angebliche Verschwendung von Steuergeldern für „überflüssige Mpox-Impfstoffe“ und erkundigte sich keck nach Übertragungswegen und Mutationsraten des Virus. Mpox wird benutzt, um Betroffene zu diskriminieren, Verschwörungstheorien zu verbreiten und rationale Politik zu diskreditieren.
Literatur bei Verfasser







 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen