Daniela Huzly, Freiburg
Schwangerschaft und HSV
Epidemiologie
Herpes-simplex-Virusinfektionen kommen weltweit vor. Die Seroprävalenzraten unterscheiden sich für die beiden Subtypen HSV-1 und HSV-2 stark. Während zwischen 60 und 85% der Erwachsenen mit HSV-1 infiziert sind, liegen die Seropositivitätsraten für HSV-2 je nach Land und Bevölkerungsgruppe bei 2-39%.1 Neuere Untersuchungen aus europäischen und amerikanischen Surveillancestudien sowie aus deutschen Diagnostiklaboren zeigen abnehmende Prävalenzraten vor allem für HSV-1 2 (Abb. 1).
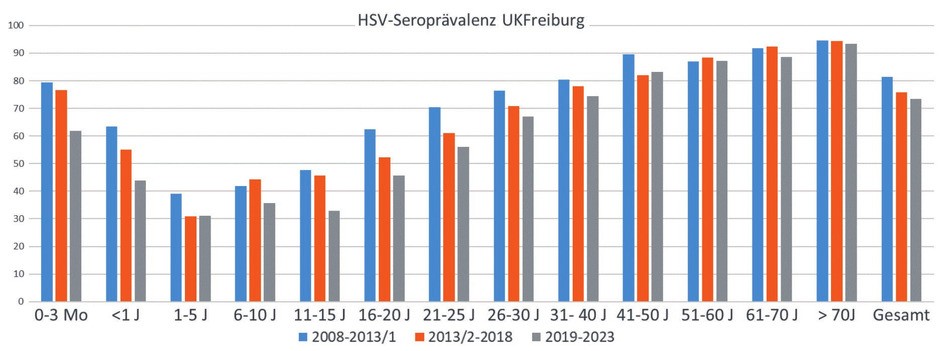
Abb. 1 Sinkende Seroprävalenz in den vergangenen 17 Jahren am Beispiel Universitätsklinikum Freiburg
Die neonatale HSV-Infektion ist eine insgesamt seltene Erkrankung, die jedoch trotz antiviraler Therapie immer noch häufig letal oder mit Spätfolgen endet. In Deutschland gibt es keine Meldepflicht für den Herpes neonatorum, so dass über die Häufigkeit der Erkrankung hierzulande keine Aussage gemacht werden kann. Daten aus Großbritannien und den USA legen eine leicht steigende Tendenz für neonatale HSV-1-Infektionen nahe.3-5
Transmission
Die Primärinfektion mit HSV findet durch direkten Kontakt von infektiösem Speichel, Sekret oder Bläscheninhalt mit Schleimhaut oder verletzter Haut statt. Das Virus infiziert die Zellen der Epidermis und Dermis und schließlich die sensorischen Nervenendigungen. Durch retrograden axonalen Transport gelangt das Virus schließlich in das Ganglion, das das infizierte Areal versorgt und geht dort in Latenz. Bei etwa 30% der mit HSV-1 Infizierten und bis zu 60% der mit HSV-2 Infizierten kommt es intermittierend, in unterschiedlicher Frequenz, zu symptomatischen oder asymptomatischen Reaktivierungen, die als Infektionsquelle für neue Individuen dienen.6
Die vertikale Übertragung (Mutter-Kind) findet überwiegend perinatal im Rahmen einer genitalen Primärinfektion statt. Die intrauterine Übertragung ist extrem selten und geht vermutlich auf Primärinfektionen in der Frühschwangerschaft zurück, während der es zu einer virämischen Phase kommen kann.6
Die Häufigkeit der früh postnatalen Primärinfektion (Infektion in den ersten 2-4 Lebenswochen), die ebenfalls mit einer hohen Komplikationsrate belastet ist, wird mit einem Anteil von 10-15% der Fälle vermutlich stark unterschätzt, hier liegen keine konkreten Zahlen vor.
KLINIK
Orale Primärinfektion
Herpes labialis mit zwei geöffneten und einem noch geschlossenen Bläschen © wikipedia.org
Herpes genitalis Vulva
Die orale Primärinfektion mit HSV-1 (klassischer Infektionsweg) kann in der Schwangerschaft, wie auch andere Virusinfektionen, mit Komplikationen einhergehen. Nach einer kurzen Inkubationszeit von wenigen Tagen kann es direkt zu einer systemischen Infektion mit Sepsis-ähnlichem Krankheitsbild und zu einer HSV-Hepatitis kommen, die oft fulminant verläuft und mit einer hohen Letalität behaftet ist.7 Eine typische aphtöse Stomatitis, das klassische Krankheitsbild der HSV-1-Primärinfektion, fehlt oft beim systemischen Verlauf. Wenn die Herpes-Stomatitis auftritt, kann diese sehr ausgeprägt sein und in eine Ösophagitis übergehen. Wichtig ist, bei solchen Symptomen in der Schwangerschaft an eine Herpesvirusinfektion zu denken, eine entsprechende Diagnostik (siehe nächste Seite) durchzuführen und frühzeitig zu therapieren. Die systemische Infektion in der Frühschwangerschaft und um den Geburtszeitpunkt kann eine vertikale Infektion verursachen.
Genitale Primärinfektion
Der genitale Herpes kann sowohl durch HSV-2 als auch durch HSV-1 verursacht werden. Bis zur Jahrtausendwende war die überwiegende Anzahl von Fällen durch HSV-2 verursacht, nur etwa 10 bis 20% durch HSV-1. Seit ca. 20 Jahren findet jedoch ein epidemiologischer Wandel statt. Daten aus verschiedenen industrialisierten Ländern zeigen, dass über 70% der genitalen Neuinfektionen durch HSV-1 verursacht werden.2,8 Eine statistische Auswertung der Virusisolierungen der letzten 15 Jahre am Universitätsklinikum Freiburg zeigt ebenfalls einen Anteil von ca. 75% für HSV-1. Ursache hierfür ist vermutlich die abnehmende Seroprävalenz für HSV-1 bei jungen Erwachsenen9 und Übertragung durch oralen Sex bei beginnender sexueller Aktivität. Dieser epidemiologische Wandel macht es unmöglich, auf der Basis von Serostatuserhebungen die Prävalenz des Genitalherpes zu ermitteln.
Die
Inkubationszeit von der Primärinfektion bis zum Auftreten genitaler
Läsionen, die allerdings nur bei 30-40% der Infizierten auftreten10,
liegt im Durchschnitt bei 4 Tagen2-12.
Unbehandelt heilen die Bläschen und Ulzerationen nach 2-3 Wochen ab.
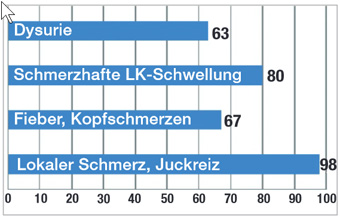
Abb. 2 Häufigkeit der Symptome bei primärer Herpes genitalis Infektion (adapt. aus uptodate.com)
Bei genitaler Primärinfektion mit HSV-2 kommt es (mit und ohne Schwangerschaft) in ca. 60% der Fälle zu systemischen Infektzeichen wie Fieber, Kopfschmerzen und Myalgien (Abb. 2). Die Infektion verläuft häufig virämisch. Als Komplikation kann eine Hepatitis, eine Meningitis oder eine lumbosakrale Radikulomyelitis auftreten.11 HSV-1-Primärinfektionen am Genitale haben in den meisten Fällen keine systemischen Symptome, eine hämatogene Ausbreitung kommt praktisch nicht vor
Rekurrenz
Rekurrenzen sind am häufigsten im ersten Jahr nach der Primärinfektion und kommen vor allem bei HSV-2-Infektionen vor (ca. 60% der Infektionen vs. 15% bei HSV-1).11-13 Bei der heutigen epidemiologischen Situation kann also davon ausgegangen werden, dass die häufigsten Primärinfektionen durch HSV-1 verursacht werden, während die häufigsten rekurrierenden Infektionen HSV-2-Infektionen sind.
Auch ohne klinische Symptome kommt es jedoch intermittierend zur Virusausscheidung. In den ersten 3 Monaten nach Primärinfektion ist die asymptomatische Virusausscheidung dreimal häufiger als später. Prospektive Studien zeigten, dass an bis zu 26% der Tage innerhalb des ersten Jahres nach Primärinfektion eine asymptomatische Ausscheidung stattfindet, während danach nur an 2-9% der Tage Virus nachgewiesen werden kann. Die asymptomatische Ausscheidung findet häufiger bei Infektion mit HSV-2 als mit HSV-1 statt.12,14,15
Herpes neonatorum
Herpes Viren
Die Herpes-simplex-Viren 1 und 2 (HSV-1 und HSV-2) gehören zur neurotropen Unterfamilie der α-Herpesviren in der Familie der Orthoherpesviridae. Wie alle Mitglieder dieser Virusfamilie persistieren sie nach der Primärinfektion lebenslang und werden im Rahmen von asymptomatischen oder symptomatischen Reaktivierungen übertragen.
 © wikipedia.org
© wikipedia.org
Spiegeleiform des Herpes-simplex-Virus im TEM
Als Herpes neonatorum wird die HSV-Infektion im ersten Lebensmonat definiert. Seit der Erstbeschreibung 1930 sind sensitive Detektionsmethoden und hochwirksame Therapien gegen die HSV-Infektion des Neugeborenen entwickelt worden. Trotzdem stellt die Infektion auch heute noch eine medizinische Herausforderung dar.
Das Hauptproblem liegt darin, dass die Infektion in aller Regel mit uncharakteristischen Symptomen beginnt. Die Kinder entwickeln Fieber, haben ein graues Hautkolorit und oft einen aufgeblähten Bauch, wirken apathisch und wollen nicht trinken. Oft wird hier an eine bakterielle Neugeboreneninfektion gedacht. Erst zu einem späteren Zeitpunkt tauchen Bläschen an unterschiedlichen Lokalisationen auf, die jedoch auch ganz ausbleiben können. Im Labor finden sich fallende Thrombozytenwerte und ein Ansteigen der Transaminasen.
Es werden drei verschiedene Verlaufsformen des Herpes neonatorum beschrieben: Die lokalisierte Infektion von Haut, Augen und Mundschleimhaut (SEM – skin, eye, mouth), die ZNS-Infektion mit oder ohne Hautbeteiligung und die disseminierte Verlaufsform. Unbehandelt geht die lokalisierte Infektion in 50-60% der Fälle in eine ZNS-Infektion oder eine disseminierte Infektion über.18
RISIKEN FÜR …
... Primärinfektion
In prospektiven Untersuchungen findet man bei ca. 1% der schwangeren Frauen, die noch seronegativ für HSV waren, eine Serokonversion.10,16 Bei Paaren, bei denen der männliche Partner rekurrierende genitale HSV-2-Infektionen hatte, wurde eine Transmission bei 32% der HSV-seronegativen und bei 9% der HSV-1-seropositiven beobachtet.17 Daten zur Häufigkeit der genitalen Infektion mit HSV-1 während der Schwangerschaft liegen nicht vor. Kondome stellen einen recht sicheren Schutz vor der HSV-2-Infektion dar. Um eine genitale HSV-1-Infektion zu vermeiden, sollten seronegative Schwangere auf rezeptiven Oralsex verzichten.
… für perinatale Transmission
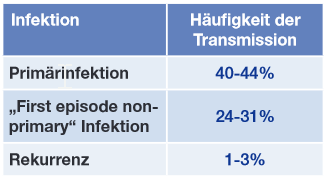
Tab. 1 Risiken für Transmission bei genitalem Herpes in der Schwangerschaft
Das Risiko einer perinatalen Infektion ist am größten, wenn eine genitale Erstinfektion mit einem der beiden Virustypen im letzten Schwangerschaftsdrittel auftritt. Beim Genitalherpes unterscheidet man die echte Primärinfektion (primary infection), bei der die genitale Infektion mit HSV-1 oder HSV-2 den ersten Kontakt mit Herpes-simplex-Viren darstellt, von der„first episode non-primary infection“, der genitalen Infektion mit HSV-2 bei schon bestehender (meist oro-labialer) HSV-1-Infektion. In beiden Fällen sind noch keine typenspezifischen Antikörper vorhanden, die vorhandenen HSV-1-Antikörper bei der „non-primary infection“ vermitteln jedoch eine gewisse Kreuzimmunität und schwächen Symptomatik und Verlauf der HSV-2-Infektion bei der Infizierten ab. Die messbare Serokonversion findet insbesondere bei HSV-2-Infektionen sehr langsam statt, sie kann bis zu 12 Wochen (im Extremfall 6 Monate) benötigen. Wird das Kind geboren, bevor die Serokonversion stattgefunden hat, ist kein typenspezifischer Antikörperschutz vorhanden und die Infektion verläuft entsprechend schwer.10
Die rekurrierende Genitalinfektion, die dadurch definiert ist, dass schon typenspezifische Antikörper messbar sind, wenn genitale Läsionen festgestellt werden, führt wesentlich seltener zur perinatalen Transmission (Tab. 1). Hat bei der Primärinfektion die Serokonversion stattgefunden, bevor das Kind geboren wird, ist die Transmissionsrate vergleichbar mit der bei rekurrierenden Infektionen.11
DIAGNOSTIK
Serostatus
Um festzustellen, ob eine latente Infektion mit HSV-1 oder -2 vorliegt, muss das HSV-1/2-IgG im Serum bestimmt werden. Idealerweise wird hierfür ein typenübergreifender Test verwendet, denn typenspezifische Teste haben eine geringere Sensitivität.19 Anamnestische Angaben zu rezidivierenden Herpesläsionen sind in der Regel unzuverlässig, daher ist eine Messung des HSV-IgG bei Vorliegen einer Schwangerschaft empfehlenswert, um das potentielle Risiko für einen neonatalen Herpes abzuschätzen. Leider ist diese Untersuchung nicht in der Schwangerschaftsvorsorge vorgesehen und muss von daher privat bezahlt werden.
Verdacht auf orolabiale Erstinfektion
Bei Auftreten einer aphthösen Stomatitis, einer Ösophagitis oder Fieber mit ansteigenden Leberwerten sollte immer an eine HSV-1-Primärinfektion gedacht werden. Die Diagnostik erfolgt durch HSV-PCR aus Serum und oralem Abstrich und parallel durchgeführter HSV-IgG-Bestimmung. Bei der Erstinfektion ist das IgG in der ersten Woche der Symptome in der Regel noch negativ, während die PCR hoch positive HSV-1-DNA-Werte findet.20
Die genitale HSV-Infektion muss zwingend diagnostisch gesichert werden, da die Diagnose einen Einfluss auf das Management der Schwangerschaft und der Geburt hat und auch außerhalb der Schwangerschaft eine besondere ärztliche Betreuung erfordert. Die rein klinische Diagnose reicht nicht aus, da andere Erkrankungen am Genitale ähnliche Symptome hervorrufen können. Differentialdiagnostisch ist insbesondere auch an einen Zoster genitalis zu denken, der diagnostisch mit einbezogen werden muss.
Die Diagnose wird durch den Virusnachweis mittels typenspezifischer PCR aus genitalen Abstrichen gestellt. Um festzustellen, ob es sich um eine Primärinfektion oder Rekurrenz handelt, wird eine typenspezifische IgG-Serologie durchgeführt. Eine Messung von HSV-IgM ist nicht sinnvoll, weil die Abwesenheit der IgM-Antikörper die aktuelle Infektion nicht ausschließt und die Positivität sie nicht beweist. Außerdem gibt es Kreuzreaktionen mit anderen Herpesviren. Eine Primärinfektion kann durch die Anwesenheit von typenspezifischen IgM-Antikörpern nicht bewiesen werden.
Verdacht auf Herpes neonatorum
Die Diagnose des Herpes neonatorum muss durch den molekularbiologischen Virusnachweis mittels PCR aus Blut, Abstrichen aus Mund, Auge und evtl. vorhandenen Bläschen sowie aus Liquor gestellt werden.21 Die HSV-PCR aus Blut sollte zum normalen Work-up der neonatalen Sepsis gehören, um disseminierte Infektionen frühzeitig zu erkennen. Serologische Untersuchungen („TORCH-Serologie“) sind nicht brauchbar, da die Kinder zum Zeitpunkt der Infektion noch keine Antikörper haben.
Bei Frauen, die während der Schwangerschaft HSV-Läsionen hatten und vaginal entbunden haben, wird empfohlen innerhalb von 24h nach der Geburt Abstriche aus Mund, Auge und Anus mittels PCR zu untersuchen.
THERAPIE
HSV-1-Primärinfektion
Hierzu liegen keine publizierten Daten, sondern lediglich Fallberichte vor. Um Komplikationen zu vermeiden erscheint es sinnvoll, eine HSV-1-Erstinfektion während der Schwangerschaft systemisch zu behandeln. Hier bietet sich am ehesten Valaciclovir in der Dosierung, wie sie auch beim genitalen Herpes empfohlen wird (2x 500 mg pro Tag, s.u.) an. Liegen schon Symptome vor, die für eine systemische Infektion sprechen, muss Aciclovir i.v. verabreicht werden, in einer Dosierung von 3x 10 mg/kg Körpergewicht. Dabei muss die Nierenfunktion überwacht werden.22
Herpes genitalis
Die publizierten Empfehlungen zum Management des Herpes genitalis unterscheiden nicht zwischen HSV-1 und HSV-2, da die zugrundeliegenden Daten noch unter anderen epidemiologischen Voraussetzungen erhoben wurden. Unter dem Gesichtspunkt der geänderten Seroprävalenz bedarf es dringend neuer prospektiver Untersuchungen, um die Empfehlungen zu aktualisieren.
Bei symptomatischer Primärinfektion in der Schwangerschaft soll eine Therapie mit Aciclovir/Valaciclovir angeboten werden, um die Dauer der Symptome und der Virusausscheidung zu reduzieren und mögliche Komplikationen (insbesondere bei Infektionen mit HSV-2) zu verhindern. Es liegen ausreichende Sicherheitsdaten zur Anwendung von Aciclovir in der Schwangerschaft vor.23 Die empfohlene Dosis liegt bei 2x 500 mg Valaciclovir oder 3x 400 mg Aciclovir täglich über 7-10 Tage.
Rezidivierende Infektionen
Rekurrierende Infektionen können ebenfalls therapiert werden, wenn die Symptome ausgeprägt sind. Für gewöhnlich gehen hier die Symptome jedoch schnell und von alleine zurück. Bei rekurrierenden Infektionen empfiehlt das American College of Obstetrics and Gynecologists eine suppressive Therapie mit Aciclovir ab der 36. Schwangerschaftswoche, um zu verhindern, dass um den Geburtstermin Läsionen auftreten und eine Kaiserschnittentbindung durchgeführt werden muss. Liegen lediglich serologische Hinweise auf eine HSV-2-Infektion vor wird keine Suppressionstherapie empfohlen.
Entbindung
Bei Primärinfektion in den letzten Wochen der Schwangerschaft wird von den meisten Experten eine Kaiserschnittentbindung empfohlen, unabhängig davon, ob noch Läsionen vorhanden sind oder nicht, da die Virusausscheidung lange anhalten kann. Liegen bei rekurrentem Herpes genitalis um den Geburtszeitpunkt herum genitale Läsionen vor, wird eine Kaiserschnittentbindung empfohlen. Transzervikale Prozeduren sollten weitestgehend vermieden werden.
Herpes neonatorum
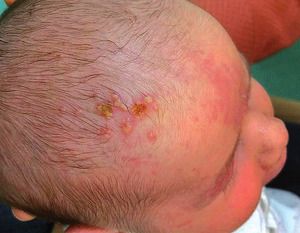
Kutane Form Herpes neonatorum © commons.wikimedia.org/wiki/
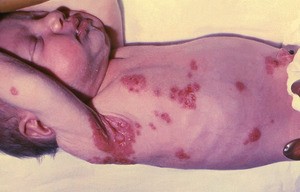
Herpes neonatorum . 12 Stunden alter Säugling mit HSV-1 Infektion © Public Health Image Library CDC
Beim geringsten Verdacht auf eine HSV-Infektion des Neugeborenen muss eine antivirale Therapie begonnen werden, da das Outcome maßgeblich durch den Zeitpunkt des Therapiebeginns beeinflusst wird. 22 Empfohlen wird eine Dosierung von 60 mg/kg/Tag i.v. verteilt auf drei Dosen bei allen Formen von Herpes neonatorum über 14-21 Tage. Ist die PCR aus postpartalen Abstrichen positiv, wird eine 14-tägige Therapie mit 45 mg/kg/Tag empfohlen. Da die ZNS-Infektion häufig neurologische Entwicklungsstörungen zur Folge hat und zu Rezidiven neigt, wird von einigen Arbeitsgruppen eine suppressive Therapie mit oralem Aciclovir, 3x 10-20 mg/kg/Tag über 3 oder sogar 6 Monate empfohlen. Dies wird jedoch kontrovers diskutiert, da unter suppressiver Therapie in einzelnen Fällen Resistenzen beschrieben wurden, die eine weitere Therapie erschweren oder unmöglich machen.
Nebenwirkungen von Aciclovir beim Neugeborenen sind sehr selten. Beschrieben sind Ulzera am Injektionsort, Niereninsuffizienz durch Kristallisation in den Tubuli, wenn das Neugeborene dehydriert ist, und Krampfanfälle, wenn die Nierenfunktion beeinträchtigt ist. Desweiteren kann eine dosisabhängige reversible Neutropenie auftreten. Die Zahl der Neutrophilen sollte daher zweimal wöchentlich kontrolliert werden.
Prognose
Unbehandelt sterben 20-50% der Kinder mit neonatalem Herpes, je nach Verlaufsform. Bei frühzeitiger Therapie treten Spätschäden bei der lokalisierten SEM-Form bei ca. 2% auf, bei ZNS-Infektion sind es 4%. Der disseminierte Verlauf ist unbehandelt in der Regel immer tödlich. Die Infektion der Augen kann zum permanenten Sehverlust führen. Trotz antiviraler Therapie haben 70% der überlebenden Kinder mit ZNS-Symptomen neurologische Entwicklungsstörungen.18
Prophylaxe
Die Expositionsprophylaxe stellt in Ermangelung eines Impfstoffs die einzige mögliche Prophylaxe dar. Babies seronegativer Schwangerer sollten in den ersten 4 Lebenswochen nicht von Personen, die intermittierend unter Lippenherpes leiden, auf Mund, Nase und Augen geküsst werden. Seronegative Schwangere sollten auf Oralsex verzichten.
1 Gopinath D, Koe KH, Maharajan MK, Panda S. A Comprehensive Overview of Epidemiology, Pathogenesis and the Management of Herpes Labialis. Viruses. 2023;15(1).
2 Bradley H, Markowitz LE, Gibson T, McQuillan GM. Seroprevalence of herpes simplex virus types 1 and 2--United States, 1999-2010. J Infect Dis. 2014; 209(3):325-33.
3 Mahant S, Kimberlin DW. Increasing Incidence of Neonatal HSV in the United States: A Public Health Challenge. Pediatrics. 2025;155(5).
4 Pooser M, Yuan Y, Karki S, O‘Callaghan K, Hufstetler K, Perez A, et al. The Incidence of Neonatal Herpes Simplex Virus Infections in the United States: 2019. Pediatrics. 2025;155(5).
5 Dudley JRR, Shears A, Yan G, Heath PT, Ladhani SN, Ribeiro S, et al. Herpes simplex virus disease in infants younger than 90 days: a British Paediatric Surveillance Unit study. 2025:archdischild-2025- 329176.
6 Rechenchoski DZ, Faccin-Galhardi LC, Linhares REC, Nozawa C. Herpesvirus: an underestimated virus. Folia Microbiol (Praha). 2017;62(2):151-6.
7 Mortele KJ, Barish MA, Yucel KE. Fulminant herpes hepatitis in an immunocompetent pregnant woman: CT imaging features. Abdom Imaging. 2004;29(6): 682-4.
8 Woestenberg PJ, Tjhie JH, de Melker HE, van der Klis FR, van Bergen JE, van der Sande MA, et al. Herpes simplex virus type 1 and type 2 in the Netherlands: seroprevalence, risk factors and changes during a 12-year period. BMC Infect Dis. 2016;16:364.
9 Korr G, Thamm M, Czogiel I, Poethko-Mueller C, Bremer V, Jansen K. Decreasing seroprevalence of herpes simplex virus type 1 and type 2 in Germany leaves many people susceptible to genital infection: time to raise awareness and enhance control. BMC Infect Dis. 2017;17(1):471.
10 Brown ZA, Selke S, Zeh J, Kopelman J, Maslow A, Ashley RL, et al. The acquisition of herpes simplex virus during pregnancy. N Engl J Med. 1997;337(8): 509-15.
11 Sauerbrei A. Optimal management of genital herpes: current perspectives. Infect Drug Resist. 2016; 9:129-41.
12 Johnston C, Magaret A, Son H, Stern M, Rathbun M, Renner D, et al. Viral Shedding 1 Year Following First-Episode Genital HSV-1 Infection. JAMA. 2022; 328(17):1730-9.
13 Gnann JW, Jr., Whitley RJ. CLINICAL PRACTICE. Genital Herpes. N Engl J Med. 2016;375(7):666-74.
14 Koelle DM, Benedetti J, Langenberg A, Corey L. Asymptomatic reactivation of herpes simplex virus in women after the first episode of genital herpes. Ann Intern Med. 1992;116(6):433-7.
15 Corey L, Mindel A, Fife KH, Sutherland S, Benedetti J, Adler MW. Risk of recurrence after treatment of first-episode genital herpes with intravenous acyclovir. Sex Transm Dis. 1985;12(4):215-8.
16 Bernstein DI, Bellamy AR, Hook EW, 3rd, Levin MJ, Wald A, Ewell MG, et al. Epidemiology, clinical presentation, and antibody response to primary infection with herpes simplex virus type 1 and type 2 in young women. Clin Infect Dis. 2013;56(3):344-51.
17 Wald A, Langenberg AG, Krantz E, Douglas JM, Jr., Handsfield HH, DiCarlo RP, et al. The relationship between condom use and herpes simplex vi-rus acquisition. Ann Intern Med. 2005;143(10):707-13.
18 Kimberlin DW, Lin CY, Jacobs RF, Powell DA, Frenkel LM, Gruber WC, et al. Natural history of neonatal herpes simplex virus infections in the acyclovir era. Pediatrics. 2001;108(2):223-9.
19 van Rooijen MS, Roest W, Hansen G, Kwa D, de Vries HJ. False-negative type-specific glycoprotein G antibody responses in STI clinic patients with recurrent HSV-1 or HSV-2 DNA positive genital herpes, The Netherlands. Sex Transm Infect. 2016; 92(4):257-60.
20 Meller N. Genital Herpes Simplex Virus Infections in Women-A Clinical Update. Clin Obstet Gynecol. 2025;68(2):170-9.
21 Pinninti SG, Kimberlin DW. Neonatal herpes simplex virus infections. Semin Perinatol. 2018;42(3):168-75.
22 Kimberlin DW, Lin CY, Jacobs RF, Powell DA, Corey L, Gruber WC, et al. Safety and efficacy of high-dose intravenous acyclovir in the management of neonatal herpes simplex virus infections. Pediatrics. 2001;108(2):230-8.
23Briggs G, Freeeman RK, Yaffe SJ. Acyclovir. In: Drugs in Pregnancy and Lactation, 8th, e-book. 2013







 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen