Interview mit Pd Dr. Dr. Katja De With, Leiterin Klinische Infektiologie, Technische Universität  Dresden für die Dgi-sektion Antimicrobial Stewardship
Dresden für die Dgi-sektion Antimicrobial Stewardship
Antibiotic Stewardship – Was, wer, warum?
Was
genau versteht man unter Antibiotic Stewardship?
 PD Dr. Dr. Katja de With
PD Dr. Dr. Katja de With
Leiterin Klinische Infektiologie
Institut für Infektiologie und Krankenhaushygiene
Universitätsklinikum Carl Gustav Carus an der Technischen Universität Dresden
de With: Antibiotic Stewardship ist ein programmatisches Vorgehen zur Sicherung des rationalen Einsatzes von Antiinfektiva. Wir sprechen daher aber lieber von AMS, also Antimicrobial Stewardship, denn es sind alle Antiinfektiva gemeint. Im Fokus stehen natürlich Antibiotika, aber AMS umfasst auch Antimykotika und andere antimikrobielle Substanzen.
Wie wird AMS praktisch umgesetzt?
de With:Programmatisches Vorgehen bedeutet in diesem Fall, dass wir Strategien entwickeln, die das Verordnungsverhalten so beeinflussen, dass Antiinfektiva möglichst gezielt eingesetzt werden. Zu diesen Strategien gehören beispielsweise das Erstellen von Leitlinien zu Diagnostik und Therapie, eine Antiinfektiva-Hausliste, Sonderrezeptregelungen, Fortbildungen, Audit- und Feedback-Verfahren und viele mehr. All diese Maßnahmen sind in der AWMF-S3-Leitlinie 092/ 001 „Strategien zur Sicherung rationaler Antibiotika-Anwendung im Krankenhaus“ übersichtlich zusammengefasst. Wir sind gerade dabei die Leitlinie zu überarbeiten. Viel wird sich meines Erachtens aber nicht ändern.
Gibt es gesetzliche Vorgaben zu AMS?
de With:Nein, es gibt keine gesetzlichen Vorgaben. Die Initiative kommt aus der Infektiologie selbst, von den klinischen Infektiolog*innen, gestartet 2009 und somit fast zeitgleich mit der ABS-Fortbildungsinitiative und später dem jährlichen ABS Netzwerktreffen (siehe www.antibiotic-stewardship.de). Angesichts der zunehmenden Resistenzentwicklung und den daraus resultierenden Problemen war es uns wichtig nicht nur zu klagen und zu fordern, sondern selbst aktiv zu werden und der Entwicklung etwas entgegen zu setzen.
Wie
funktioniert AMS im klinischen Alltag?
ABS Netzwerk
Die Qualität im Bereich ABS in deutschen Krankenhäusern soll über die ABS Fortbildungsinitiative hinaus gesichert und verbessert werden. Die zertifizierten ABS-Experten (DGI) haben daher ein Expertennetzwerk gegründet, das den gegenseitigen Erfahrungsaustausch erleichtert.
Mindestens
einmal im Jahr findet ein Treffen inklusive ABS-Refresherkurs statt –
meist im Rahmen des European
Antibiotic Awareness Days. Die
Treffen werden auch genutzt, um weitere Aktivitäten, wie z.B.
Versorgungsforschungsprojekte zu planen.
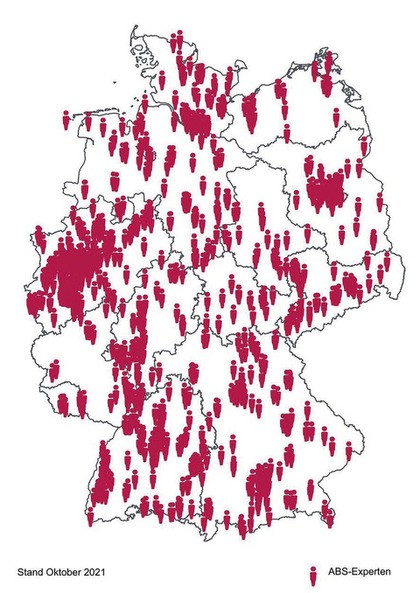
Netzwerkkarte 2021
de With:Viele Krankenhäuser suchen sich im eigenen Haus Mitstreiter und arbeiten als „AMS-Team“ unter Zuhilfenahme der ABS-Leitlinie ein AMS-Programm aus. In der Regel werden dafür lokale Leitlinien, Antiinfektiva-Hauslisten überarbeitet oder entwickelt und das stets unter Berücksichtigung der individuellen Situation am jeweiligen Haus. Hier sind die Statistiken zum Antibiotikaeinsatz und zu Infektionserregern incl. Resistenzen gemeint, welche nach IfSG regelmäßig und kontinuierlich erhoben werden müssen. Dies geschieht stets im Dialog mit den behandelnden Ärzt*innen, um eine gute Akzeptanz der lokalen Empfehlungen zu erreichen.
Aus welchen Fachgruppen sollte ein AMS-Team bestehen?
de With:Hier gibt es internationale Leitlinien und publizierte Erfahrungen sowie die Empfehlungen aus der oben genannten Leitlinie, aber idealerweise sollte die klinische Infektiologie, die Apotheke, die Mikrobiologie und ggf. die Krankenhaushygiene mit an Bord sein.
Wie kann das in kleinen Krankenhäusern funktionieren?
de With:Was ich gerade genannt habe, ist die Idealbesetzung. In kleinen Häusern kann die AMS-Expertise auch von einzelnen klinisch tätigen und in AMS geschulten Fachärzten, idealerweise mit infektiologischer Weiterbildung dargestellt werden.
Wie viele ABS-Teams gibt es denn mittlerweile in Deutschland?
de With: Das ist eine sehr gute Frage. Unsere letzte Umfrage stammt aus dem Jahr 2017. Damals konnten wir über 400 Krankenhäuser befragen und nicht ganz 50% dieser Krankenhäuser hatten sogenannte ABS-Teams, allerdings hinsichtlich Ausstattung nicht immer nach den Empfehlungen der AWMF-S3-Leitlinie. Wir erheben aber gerade neue Daten.
Ist das Konzept auch in der ambulanten Praxis umsetzbar?
de With: In der gleichen Form wie in einer Klinik vermutlich nicht, obwohl das hier besonders notwendig wäre, da der größte Anteil (ca. 85%) von niedergelassenen Ärzten verordnet wird. Hier sind etwas anders gestaltete Maßnahmen notwendig, wie Aufklärungsmaterialien für Patienten, einfach zugängliche und übersichtliche Therapieempfehlungen, online-Fortbildungen mit Feedback und unterstützende Point-of-Care-Tests. Ich persönlich stelle mir oft die Frage, ob finanzielle Anreize – in welcher Form auch immer – Antibiotika-Verordnungen reduzieren würden?
Gibt es messbare Erfolge von AMS-Programmen?
de With: Ja, dazu gibt es mehrere Studien, auch einfache Kostenanalysen und einen Cochrane-Review von P. Davey. AMS führt nachweislich zu einer um fast 2 Tage verkürzten Therapiedauer sowie Liegedauer und zu einer verbesserten Leitlinienadhärenz. AMS ist kosteneffektiv. Es darf aber nie vergessen werden, dass es bei AMS nicht um individuelle Behandlungsstrategien bei Patienten mit komplexen Infektionen geht. Hier raten wir – und so steht es auch in der AWMF-S3-Leitlinie – zu einem infektiologischen Konsil.
Vielen Dank für das Gespräch
Das nächste Treffen der DGI-Sektion Antimicrobial Stewardship findet für Mitglieder am 17. September 2025 um 17 Uhr online statt.
Das ABS Netzwerktreffen ist für den 14./15. November 2025 geplant. Demnächst dazu mehr auf www.antibiotic-stewardship.de







 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen